Brote de tos ferina en México ¿Debemos preocuparnos?
Los niños son los principales afectados
28-03-2025
Por María Luisa Santillán, Ciencia UNAM-DGDC
A finales de febrero de 2025, el Sistema Nacional de Vigilancia Epidemiológica emitió un Aviso Epidemiológico sobre el aumento de casos de tos ferina en nuestro país, el cual llegó a 288 casos confirmados hasta la semana 9, siendo que en 2024 en este mismo periodo sólo se notificaron 19 casos confirmados en todo México.
Desde 2024 empezó a notarse este brote de tos ferina en México y en otros países de América como Brasil, Perú, Colombia y Estados Unidos, por lo que en junio de ese año la Organización Panamericana de la Salud emitió una alerta epidemiológica con la que sugería a los países de la Región de las Américas “reforzar la vigilancia y aumentar la vacunación”.
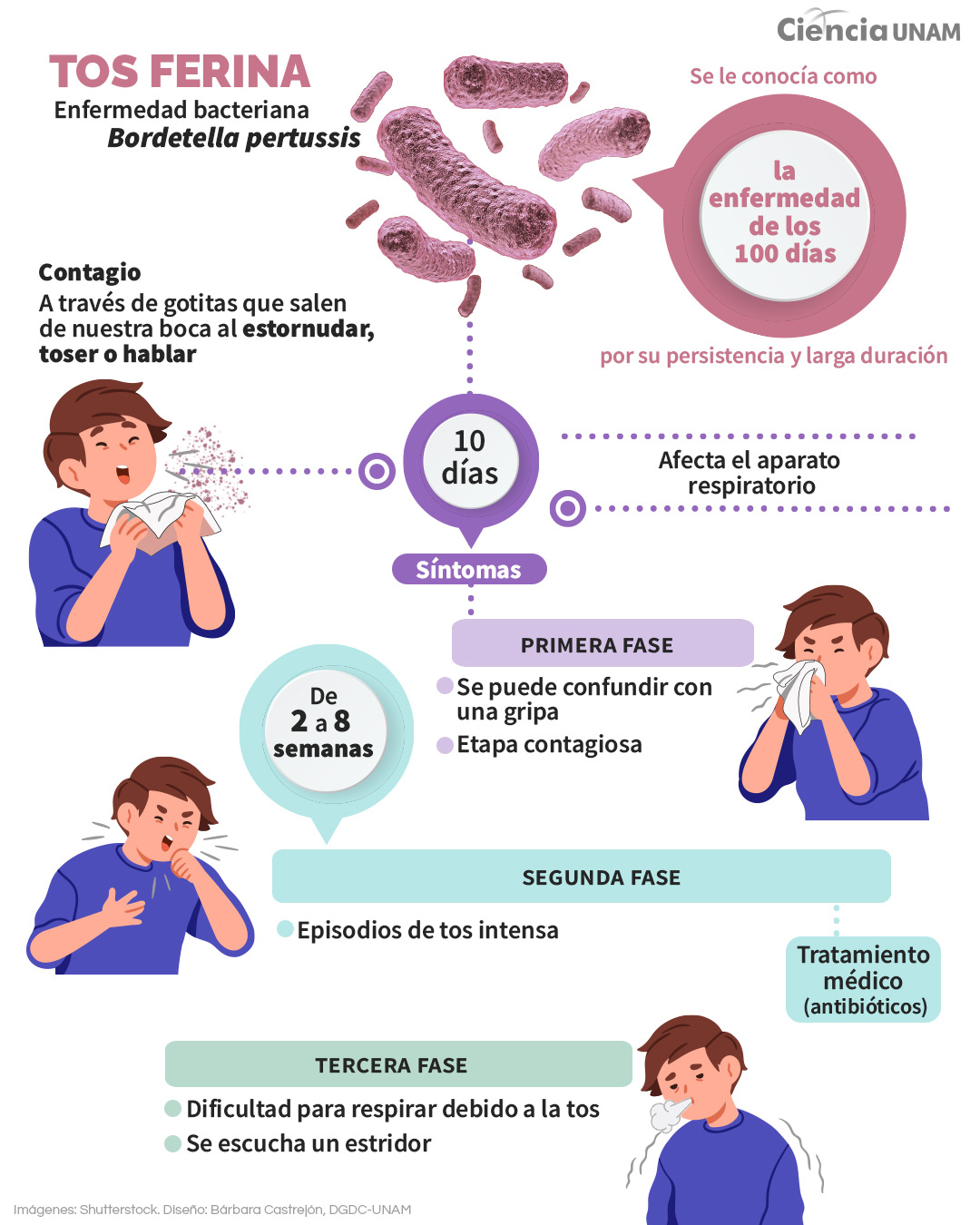
La tos ferina es una enfermedad que se conoce desde hace mucho tiempo; la causante es la bacteria Bordetella pertussis, un bacilo gram negativo que se transmite principalmente a través de las gotitas que salen de nuestra boca cuando estornudamos, tosemos o hablamos.
Una persona se contagia con esta bacteria cuando está en contacto con otra que ha desarrollado la enfermedad; alrededor de los 10 días de haber tenido ese contacto se empieza a presentar la sintomatología, la cual puede confundirse en sus inicios con un resfriado común.
Esto porque la tos ferina tiene tres fases. En la primera es una fase catarral, “es muy poco distinguible de una gripa. No es fácil pensar en este periodo que estamos viendo tosferina, no es el primer diagnóstico en el que piensa un médico cuando ve un paciente con una infección respiratoria aguda”, explica el doctor Carlos Alberto Pantoja Meléndez del Departamento de Salud Pública de la Facultad de Medicina de la UNAM.
Después se presenta una fase paroxística que va de las 2 a las 8 semanas, en la que se presentan graves episodios de tos intensa; la manera en cómo un paciente transite por esta fase depende del diagnóstico oportuno y el inicio de un tratamiento médico.
Por último, está la fase de convalecencia. “Hace mucho tiempo le llamaban la enfermedad de los 100 días, pero en realidad con lo que se asocia es con esta fase paroxística de tos intensa. Los pacientes con la tos expulsan todo el aire y jalan el aire de una manera impetuosa, y al final se escucha un estridor”.
Esta enfermedad es más común entre los niños y cuando son muy pequeños, menores de 2 meses, los ataques de tos pueden agotarlos y terminan requiriendo apoyo ventilatorio, sobre todo porque aún tienen un sistema respiratorio e inmunológico que no ha desarrollado todas las condiciones y resistencias que tiene un adulto.
Esquema de vacunación
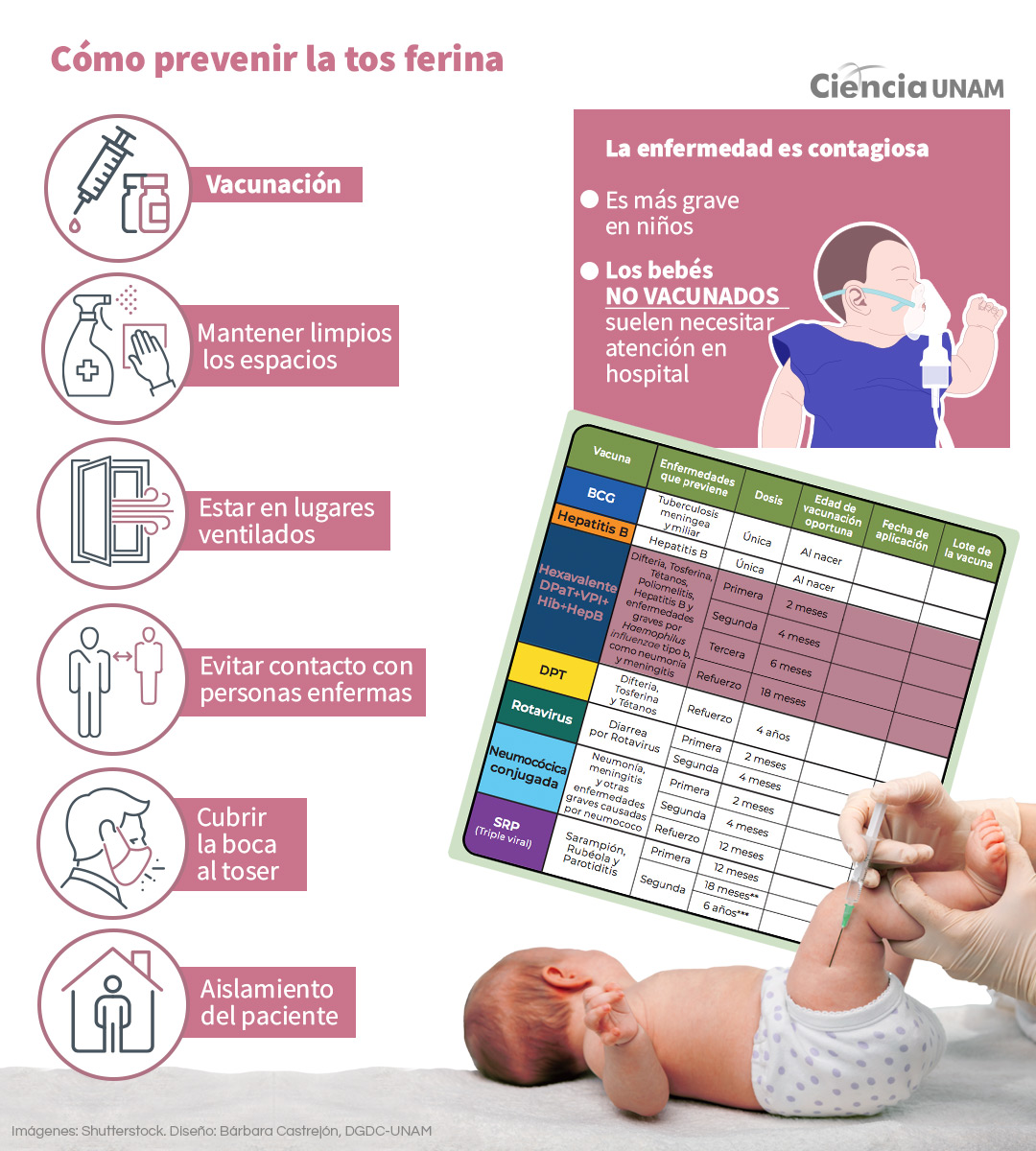
La tos ferina es prevenible a través de la vacunación. Según la Asociación Mexicana de Vacunología la recomendación es aplicar tres dosis de la vacuna pentavalente o hexavalente en el primer año de vida, a los 2, 4 y 6 meses. También se debe dar una dosis de refuerzo a los 18 meses, administrada en la vacuna combinada pentavalente, y otra dosis a los 6 años. Además, se sugiere vacunar a las embarazadas después de la semana 27 de embarazo.
Existen enfermedades que a pesar contar con una vacuna presentan brotes como el que estamos viendo con la tos ferina en estos momentos en México.
¿Qué es un brote?
2 casos o más asociados epidemiológicamente, en tiempo, lugar y persona.
1 caso de un padecimiento del que no tengamos un antecedente previo en el lugar.
El doctor Pantoja Meléndez explica que no existe una vacuna que sea 100% efectiva, sin embargo, cuando nos inmunizamos generamos como grupo una inmunidad de barrera, de manera que aunque haya un porcentaje bajo de personas que no reciben la vacuna, el resto estamos protegidos por esta barrera.
Sin embargo, cuando el número de personas que no han sido vacunadas va creciendo, se va rompiendo la inmunidad de barrera, hasta que “se juntan el número suficiente [de no inmunizados] para que haya un evento, como el que muy probablemente estemos viendo”, puntualiza el especialista en epidemiología.
También se ha relacionado la aparición de estos brotes de tosferina con que durante la pandemia que vivimos por Covid-19 se dejó de vacunar a los niños y al estar encerrados dejaron de mantener contacto con otros niños y con los lugares en donde generalmente transitan (escuelas, parques, plazas), lo cual generó lo que los pediatras llaman deuda inmunológica, es decir, su sistema inmunológico no les permitió madurar correctamente aun siendo inmunizados.
Detener los brotes
El doctor Pantoja Meléndez destaca que estos brotes probablemente han surgido por tres causas: que haya una modificación en el huésped, una modificación en el medio ambiente y la otra es que sea el mismo agente, pero con alguna modificación.
Como especialista en epidemiología que ha trabajado en la aparición de brotes de otras enfermedades en México, explica que los brotes no aparecen al mismo tiempo en lugares distintos.
“La lógica de la atención operativa de campo en los brotes es evitar que se vuelvan epidemias. Pero la idea es ir cortando las cadenas de transmisión para que no se vayan extendiendo. Por ejemplo, un bebé de 1 mes, quién lo pudo haber contagiado, sus familiares y es muy posible que ellos simplemente no estén sintomáticos, sin embargo, fueron parte de una cadena activa de contagio. Parte del trabajo que hace uno en campo es el control de aquellas personas que generan este riesgo”.
Concluye que aunque hay un aumento de casos esperado, aún no se le puede considerar una emergencia, pero sí merece la atención de las autoridades de salud, sobre todo porque muchos de los afectados en estos momentos son menores de edad, quienes –dijo– “tienden a evolucionar mal muy rápido”.
Publicaciones relacionadas
Microorganismos en el agua ¿Debemos preocuparnos?

Brote de sarampión en México
El nivel del mar va en aumento ¿Debemos preocuparnos?