Día Mundial del Sueño: enfermos por dormir mal

Las alteraciones del sueño repercuten en nuestra salud física y mental
14-03-2025
Por Isaac Torres Cruz, Ciencia UNAM-DGDC
Aunque cada vez está más socializado entre nuestra población, el sueño y el bien dormir aún no adquieren la importancia que tienen en la salud y bienestar.
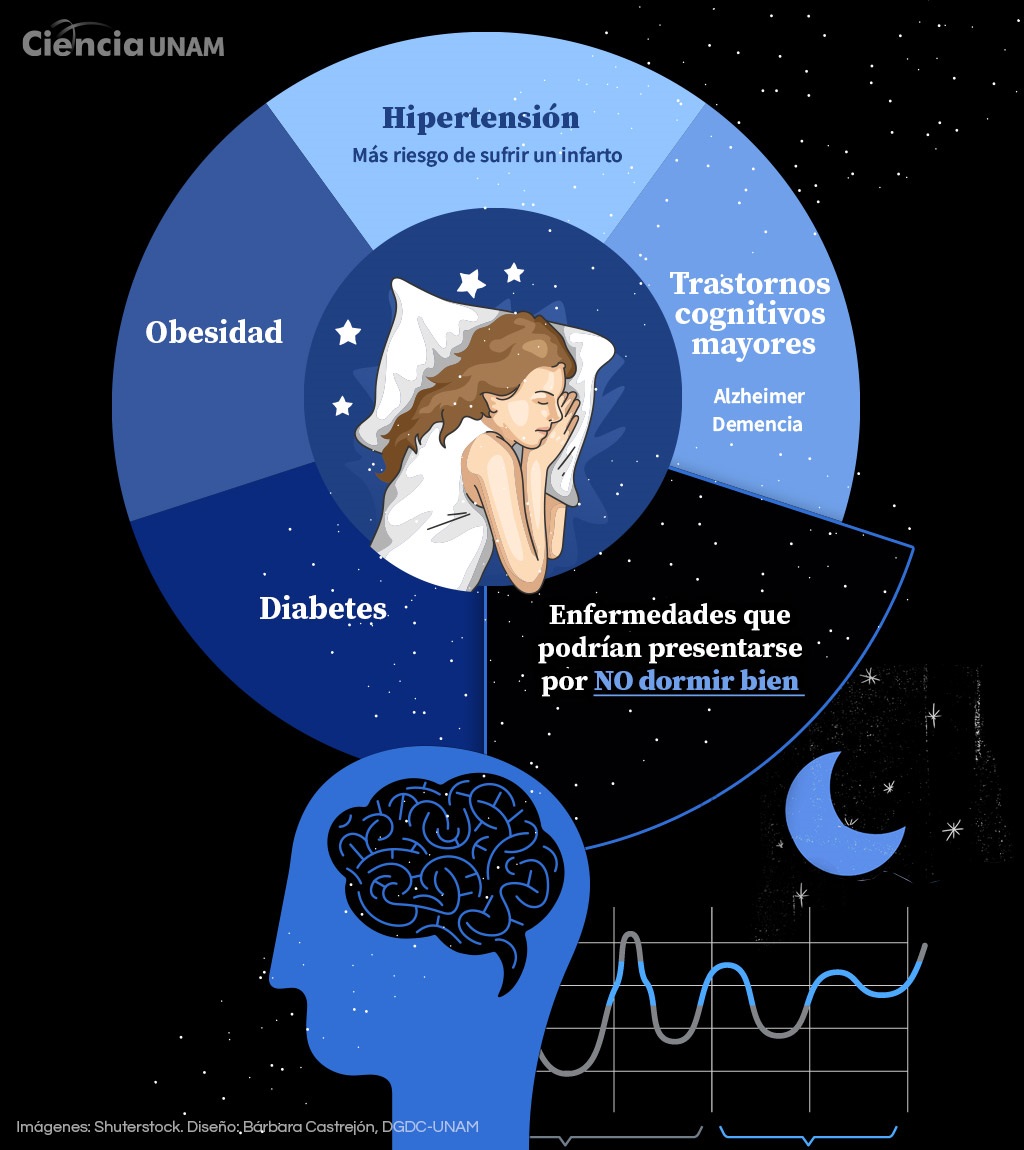
No se trata sólo de dormir mal una noche o acostumbrarse a ello por el ritmo y estilo de vida que tenemos, por necesidad laboral o el cuidado familiar, puesto que tener una mala calidad de sueño a lo largo del tiempo se asocia con padecimientos cardiovasculares, diabetes, demencia e incluso enfermedades degenerativas como el Alzheimer.
Tenemos la idea de que dormir mal una noche se puede reponer al día siguiente o el fin de semana; que los horarios de ingreso de las escuelas por las mañanas son “lo normal” para un niño o joven o que roncar profundamente es un síntoma de un buen sueño, pero estas son algunas de las falacias que tenemos sobre el sueño, señala en entrevista Rafael Santana Miranda, coordinador de la Clínica de Trastornos del Sueño de la Facultad de Medicina de la UNAM.
Problemas del sueño detonan enfermedades
Dormir mal crónicamente está vinculado con varias enfermedades, no obstante, hay muchas que subestimamos y normalizamos, como la apnea del sueño. “Roncar nunca será sinónimo de sueño profundo, aunque así lo asociemos, todo lo contrario.
Alguien que ronca y tiene pausas respiratorias está enfrentando un trastorno respiratorio en el sueño y lo pone en 400% más riesgo de sufrir un infarto”, refiere el somnólogo en el marco del Día Mundial del Sueño, que este 2025 se celebra el 14 de marzo.
De cada 10 hipertensos, entre 4 y 7, se lo deben a un problema respiratorio durante el dormir, agrega. Un desfase en el sueño, así como en el horario en que debemos dormir y al que estamos programados genéticamente, añade, modifica el riesgo cardiovascular y metabólico de las personas.
Estudios recientes refieren que esto provoca un desfase en el control de la glucosa a nivel central y periférico. “Ahora, la literatura internacional está llena de evidencias que apuntan a que es un desastre: si modificas horario del dormir generará un terrible descontrol y puede predisponerte a enfermedades que son un problema de salud pública en el país: obesidad, diabetes e hipertensión, con consecuencias catastróficas y que, con eventualidades como la pandemia, vulneran más a quienes lo padecieron”.
Tras la pandemia, recuerda, se reconoció que los pacientes con problemas respiratorios al dormir son aquellos que padecían de apnea y corrían un riesgo hasta 300% más alto de ser intubados.
Otro padecimiento que se relaciona con trastornos en el sueño, refiere el académico, es la demencia, que implica el deterioro de la cognición y el cual es un problema más de salud pública entre nuestra población. “¿Qué los llevó ahí? Resulta que no dormir desencadena los efectos fisiopatológicos que impiden, por un lado, el ingreso a etapas específicas del sueño –porque hay un propósito arquitectónico en cada etapa que llega el momento oportuno, la falta de una de éstas tendrá implicaciones inmediatas y a futuro”.
En esa investigación, en la cual participó hace cerca de una década, menciona, fue pionera y descubrió que, al restringir el sueño de movimientos oculares rápidos (REM) –cuando soñamos–, se abre la barrera hematoencefálica, momento en el que pueden entrar o salir sustancias en el sistema nervioso, explica.
Hallazgos recientes, apunta, han demostrado que otras etapas del sueño relacionadas con el sueño profundo –sueño de ondas lentas (NREM)–, donde se sincroniza nuestra actividad eléctrica cerebral, está íntimamente ligado con el sistema de limpieza del cerebro. “Si no entro a esta etapa se acumulan proteínas como las llamadas beta amiloide, lo cual se vincula con trastornos cognitivos mayores, como Alzheimer”.
Problema complejo, pero con solución
El tratamiento de trastornos del sueño es un tema complejo, puesto que existen diversas causas además de la apnea del sueño y los padecimientos respiratorios, también pueden tener un origen social, psicológico, psiquiátrico y neurológico, entre otros. Incluso pueden ser provocados por las llamadas “parasomnias”, comportamientos anormales durante el sueño, que incluye el síndrome de piernas inquietas.
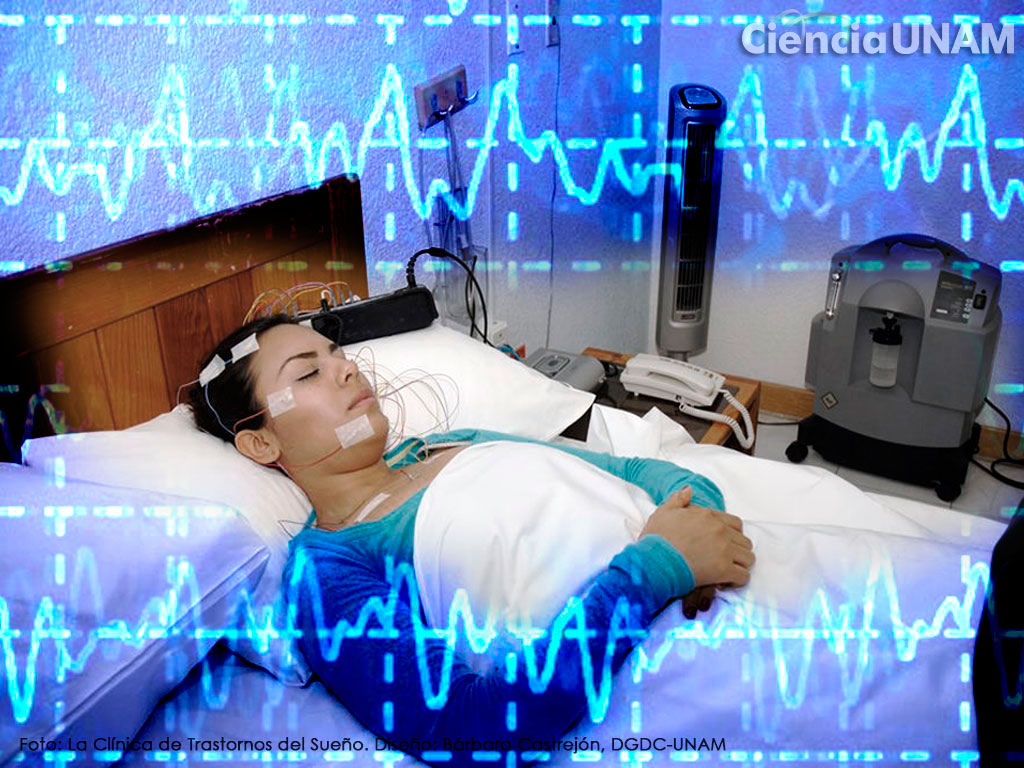
Este tipo de complejidad es la que somnólogos y especialistas pueden abordar desde espacios como la Clínica de Trastornos del Sueño (CTS) de la UNAM, así como otras adscritas a instituciones de salud, universidades e instituciones privadas.
“Un solo profesional no puede conocer todo lo que hay respecto al dormir porque involucra a diferentes especialidades, por lo que se requiere de una visión multidisciplinaria”. No sólo se trata de un equipo con especialistas en un área, sino de todos abocados al sueño, agrega, puesto que sólo así se podrán detectar el padecimiento entre los muchos problemas en el dormir.
Por ejemplo, existen aquellos que perturban el sueño desde el ámbito anímico o de ansiedad, que pueden tener origen en un trastorno depresivo la mayoría de las veces, pero no siempre.
“Digamos, por ejemplo, que mi estado de ánimo está mermado, pero resulta que el problema es respiratorio, hago pausas en las noches y no oxigeno bien, por lo que el sueño no es reparador y tengo un desgaste terrible. O puede ser que tengo un problema neurológico, donde una zona epileptógena (que produce epilepsia) se manifiesta en la noche e irrumpe mi dormir, por eso se requieren estudios de abordaje”.
Santana Miranda enfatiza que, por ello, deben analizar el aspecto fisiológico antes de hacer un abordaje con antidepresivos o medicamentos, de si los especialistas deben resolver algún aspecto respiratorio, de la actividad eléctrica anormal u otro trastorno del movimiento que obedece a deficiencias de hierro, de algunos otros minerales o pérdida de los elementos.
Y así, finalmente recuperar el sueño, “no sólo para descansar, sino para mantener nuestra salud mental, el estado de ánimo, el sistema inmunológico, el crecimiento…, entonces, es importante que acudan a espacios como la Clínica de Trastornos del Sueño de la UNAM y podamos ver su caso porque generalmente requiere un abordaje amplio y no sólo con base en un síntoma”.
Malos hábitos
Cuando los problemas para dormir no han escalado a niveles más complejos y sólo son consecuencia de malos hábitos, se pueden corregir al seguir las recomendaciones básicas de higiene del sueño que cada vez se socializan más, como el evitar el uso de pantallas antes de dormir, regular los horarios para hacerlo, evitar alimentos pesados y altos en grasas, entre otras.
“Muchos problemas para dormir –como los malos hábitos– se comparten. En ocasiones, cuando hacemos cuestionarios a niños que no duermen la cantidad que deberían hallamos su relación con los hábitos de los adultos”.
Agrega que diversas personas duermen pocas horas por ver pantallas en la noche –lo que nos descontrola los ritmos circadianos–, así como por la gran contaminación de luz y ruido artificial. Vivimos en un orbe donde hay espacios que dificultan el sueño”. La buena noticia es que muchos de estos problemas, así como los de mayor complejidad tienen solución con un buen abordaje.
Si deseas contactar con la Clínica de Trastornos del Sueño de la Facultad de Medicina de la UNAM, ingresa a:
https://clinicadelsueno.facmed.unam.mx/
Publicaciones relacionadas
20 años de ayudar a dormir mejor: Clínica de Trastornos del Sueño

¿Cansado de mal dormir? Ve a la Clínica de Trastornos del Sueño

Sueño alterado en niños autistas